한국 20-50대 성인 남녀의 공복혈당장애와 당뇨병 유병률: 2012년도와 2022년도 국민건강영양조사 자료를 이용하여
Abstract
The purpose of this study was to compare the differences in the prevalence of impaired fasting glucose (IFG) and diabetes mellitus (DM) in Korean adults aged 20 to 59 years between 10 years ago and the present.
This secondary data analysis utilized data from the Korea National Health and Nutrition Examination Survey (KNHANES, 2012-2022). The prevalence of IFG and DM was analyzed using descriptive statistics, and the differences in prevalence by year were analyzed using the Chi-square test.
The prevalence of IFG in males was 22.3% in 2012 and 30.9% in 2022, showing a statistically significant difference (χ2=41.26, p<.001). In females, the prevalence of IFG in 2012 was 13.9% and 16.6% in 2022, showing no statistically significant difference (χ2=8.48, p=.057). Over the past decade, the prevalence of both prediabetes and DM in women has decreased, but the prevalence of DM in men has increased.
As the prevalence of IFG has increased over the past 10 years, adults should manage their health from a young age to prevent IFG from developing into DM. Since the prevalence of both prediabetes and DM was higher in men than in women, appropriate health management measures for prediabetes and DM in men is urgently needed.
Keywords:
Adult, Diabetes Mellitus, Prediabetic State키워드:
성인, 당뇨병, 당뇨병전단계I . 서 론
1. 연구의 필요성
당뇨병은 심각한 만성질환으로, 신체가 인슐린을 전혀 또는 충분히 생산할 수 없거나, 생산하는 인슐린을 효과적으로 사용하지 못하여 혈당 수치가 상승할 때 발생하는 질병이다(Magliano & Boyko, 2022). 국제당뇨병연맹(International Diabetes Federation)에서는 오늘날 전 세계적으로 5억 명 이상 당뇨병을 앓고 있다고 하며, 당뇨병을 21세기에 가장 빠르게 증가하는 건강문제 중 하나라고 하였다(Magliano & Boyko, 2022).
대한당뇨병학회에서 발표한 Diabetes Fact Sheet 2022에 따르면 우리나라도 당뇨병은 계속 증가 추세임을 알 수 있다(Korean Diabetes Association[KDA], 2022). 2020년 우리나라 30세 이상 성인의 당뇨병 유병률은 16.7%로, 성인 6명 중 1명이 당뇨병을 앓고 있으며, 2012년 327만 명이었던 것에 비교해 2020년에는 570만 명으로 약 1.7배 증가하였다고 볼 수 있다(KDA, 2022).
당뇨병은 여러 합병증을 초래할 수 있는데, 당뇨병은 당뇨병이 없는 경우보다 전체 사망률을 1.55배 높이고, 심근경색증의 위험을 1.59배, 허혈뇌졸중의 위험을 1.70배, 말기신질환의 위험을 4.95배 높인다고 알려져 있다(KDA, 2022). 또한, 당뇨병 유병률이 증가하면서 진료비 부담도 가중되어 당뇨병 관리의 중요성이 점점 더 커지고 있다(Kwon, 2023).
한편, 당뇨병전단계(prediabetes)는 정상보다는 혈당이 높지만, 아직 당뇨병이라고 진단할 정도로 혈당이 높은 상태는 아닌 경우를 의미한다(Magliano & Boyko, 2022). 전 세계적으로 당뇨병전단계 용어에 대한 합의된 정의는 없지만, 우리나라의 당뇨병 진료지침에서는 공복혈당장애(Impaired Fasting Glucose, IFG) 또는 내당능장애(Impaired Glucose Tolerance, IGT)를 포함하거나 당화혈색소(glycated hemoglobin A1c, HbA1c)가 5.7-6.4%인 경우에 당뇨병전단계로 진단한다(KDA, 2023). 내당능장애는 주로 근육에서, 공복혈당장애는 주로 간에서 높은 인슐린 저항성을 보여 병태생리가 서로 다르지만(Tabak et al., 2012), 둘 다 2형 당뇨병과 당뇨병 관련 합병증을 발생시킬 위험이 더 높다(Magliano & Boyko, 2022). 103건의 전향적 코호트 연구들을 메타 분석한 선행연구 결과에 따르면, 당뇨병전단계에서 정상이 되는 예도 있지만, 고혈당 정도에 따라 2형 당뇨병으로 진행하는 경우도 있다(Richter, et al., 2018). 당뇨병전단계를 5년 추적 관찰하였을 때 2형 당뇨병의 누적 발생률은 공복혈당장애만 가진 경우에는 18%에서, 내당능장애인 경우에는 누적 발생률이 39%에서 발생했지만, 공복혈당장애와 내당능장애가 복합된 당뇨병전단계인 경우에는 50%까지 증가하였다(Richter, et al., 2018). Diabetes Fact Sheet 2022에 따르면 우리나라 30세 이상 성인의 10명 중 4명(44.3%)이 당뇨병전단계에 해당되며, 인원은 약 1,497만 명으로 추정되므로, 이들이 당뇨병으로 진행되지 않도록 관리가 필요하다(KDA, 2022). 특히 당뇨병전단계는 30대부터 50대까지 증가했다가 60대 이후 감소하는 양상으로(KDA, 2022), 젊은 성인들의 당뇨병전단계에 대한 관리를 위한 현황파악이 요구되는 바이다.
공복혈당장애와 당뇨병에 관한 선행연구들을 살펴보면, 20-30대 성인의 공복혈당장애와 신체활동, 음료 및 주류 섭취 빈도, 비만도와의 관련성을 분석한 연구(Lee & Kim, 2022), 비만 여부에 따른 공복혈당장애 관련 요인을 분석한 연구(Lee et al., 2017), 제2형 당뇨병 및 당뇨전단계 발병 영향요인 분석한 연구(Kim & Kang, 2024) 등 주로 공복혈당장애와 당뇨병의 유병률 및 이와 관련이 있는 요인들을 분석한 연구들이 수행되었다. 하지만 Diabetes Fact Sheet 2022에 따르면 당뇨병이 점점 증가하고, 젊은 연령층에서는 당뇨병전단계가 증가한다는데 이에 대한 파악은 부족한 편이다. 국외에서는 당뇨병전단계에 있는 아동과 청소년들을 대상으로 당뇨병으로의 진행을 살펴보는 연구들도 있었는데(Richter, et al., 2018), 국내 대한당뇨병학회에서 발간하는 Diabetes Fact Sheet 2022에서는 당뇨병 유병률에 대하여 연령대별 현황 분석 시 20대가 제외되어(KDA, 2022, Kwon, 2023) 젊은 성인에 대한 정확한 파악이 어렵다. 또한, 매년 국민건강영양조사 결과를 발표하는 국민건강통계에서도 당뇨병에 대하여 성별, 연령대별 유병률만 기술되어 있으며, 공복혈당장애와 당뇨병전단계에 대한 자료는 기술되지 않아 현황파악이 제한적이다. 더불어, 전반적으로 남성이 여성보다 당뇨병 유병률이 높은 편이지만 연령대별로 차이가 있어(Kwon, 2023), 남녀를 구분하여 각각의 유병률을 확인해야 한다. 이에 본 연구는 국민건강영양조사(2012년, 2022년) 자료를 이용하여, 10년 전과 현재의 우리나라 20-50대 성인 남녀의 공복혈당장애와 당뇨병 유병률의 차이를 비교함으로써 유의한 변화가 있는지 확인하고자 한다.
2. 연구 목적
본 연구는 2012년도와 2022년도 국민건강영양조사 자료를 토대로, 10년 전과 현재의 20-50대 성인 남녀의 공복혈당장애와 당뇨병의 유병률 차이를 비교하고자 한다. 구체적인 연구목적은 다음과 같다.
- ∙ 2012년도와 2022년도의 20-50대 성인 남녀의 연령대별 공복혈당장애의 유병률 차이를 비교한다.
- ∙ 2012년도와 2022년도의 20-50대 성인 남녀의 공복혈당과 당화혈색소 기준에 의한 연령대별 당뇨병전단계와 당뇨병 유병률의 차이를 비교한다.
Ⅱ. 연구 방법
1. 연구 설계
본 연구는 2012년도와 2022년도 국민건강영양조사 자료를 이용하여 20-50대 성인 남녀의 공복혈당장애와 당뇨병의 유병률 차이를 비교하기 위한 이차자료분석 조사연구이다.
2. 연구 대상
본 연구 대상자는 2012년과 2022년에 수행된 국민건강영양조사에 참여한 만 20-59세의 성인 7,018명이다(실 조사 인원). 이중 공복혈당과 HbA1c 검사 값이 없는 사람과 임신한 사람은 제외하여 총 6,523명(실 조사 인원)을 최종 대상자로 포함하여 분석을 시행하였다. 2012년과 2022년 남성은 각각 1,512명과 1,275명이었고, 2012년과 2022년 여성은 각각 2,062명과 1,674명이었다(Table 1). G*Power를 이용하여 가장 작은 그룹(20대 남성 481명)을 기준으로 χ2-test 분석에 대하여 사후검정을 실시한 결과, 효과크기 0.3, 유의수준 0.05인 경우 파워는 99.99%로 확인되었다.
3. 연구 도구
대한당뇨병학회에서는 ① 8시간 이상 금식 후 혈장포도당(공복혈당) 126mg/dL 이상 또는 ② 75g 경구포도당부하 2시간 후 혈장포도당 200mg/dL 이상 또는 ③ HbA1c 6.5% 이상 또는 ④ 당뇨병의 전형적인 증상(다뇨, 다음, 설명되지 않는 체중감소)이 있으면서 무작위 혈장포도당 200mg/dL 이상인 경우 당뇨병으로 정의하였다(KDA, 2023). 본 연구에서는 대한당뇨병학회에서 제시한 당뇨병 기준 중 국민건강영양조사에서 활용 가능한 공복혈당과 HbA1c 기준에 따라 분류하였다. 즉, ① 8시간 이상 금식 후 혈장포도당(공복혈당) 126mg/dL 이상 또는 ③ HbA1c 6.5% 이상 또는 공복혈당과 HbA1c 기준을 충족하지 않아도 의사로부터 당뇨병 진단을 받았거나 약물을 복용하는 경우에 당뇨병으로 분류하였다.
대한당뇨병학회에서는 ① 공복혈당장애: 공복혈장포도당 100-125mg/dL 또는 ② 내당능장애: 75g 경구포도당부하 2시간 후 혈장포도당 140-199mg/dL 또는 ③ HbA1c: 5.7-6.4%인 경우 당뇨병전단계로 정의하였다(KDA, 2023). 본 연구에서는 대한당뇨병학회에서 제시한 것처럼 국민건강영양조사에서 활용 가능한 ① 공복혈당장애: 공복혈장포도당 100-125mg/dL 또는 ③ HbA1c: 5.7-6.4%인 경우 당뇨병전단계로 진단하였다.
공복혈당장애는 이미 당뇨병전단계의 진단기준으로 포함되어 있다. 하지만 공복혈당장애는 주로 간에서 높은 인슐린 저항성을 보이고, 내당능장애는 주로 근육에서 높은 인슐린 저항성을 보여, 공복혈당장애와 내당능장애의 병태생리가 다르다(Tabak et al., 2012). 따라서 2형 당뇨병으로의 이환을 줄이기 위해서 미국에서 시행했던 연구처럼(Andes, et al., 2020) 보다 정확한 현황 분석을 통해 공복혈당장애, 내당능장애, HbA1c 기준에 의한 당뇨병전단계 구분이 필요하다. 이에 본 연구에서는 당뇨병전단계뿐만 아니라 그 안에 포함된 공복혈당장애를 따로 분류하여 분석하였다. 즉, 공복혈당이 126mg/dL 이상이면 당뇨병으로, 100mg/dL 미만이면 정상으로, 100-125mg/dL이면 공복혈당장애로 분류하였다.
4. 자료수집 및 윤리적 고려
본 연구는 질병관리청 국민건강영양조사 홈페이지를 통해 일반 대중에게 제공되는 개인 식별이 불가능한 익명화된 자료를 활용하였다. 본 연구는 이차자료분석 연구로 기관생명윤리위원회에서 심의 후 승인(HIRB-2024-075)을 받았다.
5. 분석 방법
국민건강영양조사는 복합표본설계방법인 다단계층화집락확률추출법으로 표본을 추출한 조사이다. 따라서 본 연구는 모든 분석 시 가중치, 층, 집락 변수들을 적용하여 복합표본 분석을 시행하였다. 본 연구는 IBM SPSS statistics 25.0 프로그램을 이용하여 자료의 빈도분석을 시행하였다. 첫째, 2012년도와 2022년도의 20-50대 성인 남녀의 공복혈당장애의 빈도와 백분율을 산출하였고, 둘째, 2012년도와 2022년도의 20-50대 성인 남녀의 공복혈당과 HbA1c 기준에 따른 당뇨병전단계와 당뇨병의 빈도와 백분율을 산출하였다. 셋째, 년도별 성인 남녀의 공복혈당장애와 당뇨병 유병률의 차이는 χ2-test 분석을 시행하였다.
Ⅲ. 연구 결과
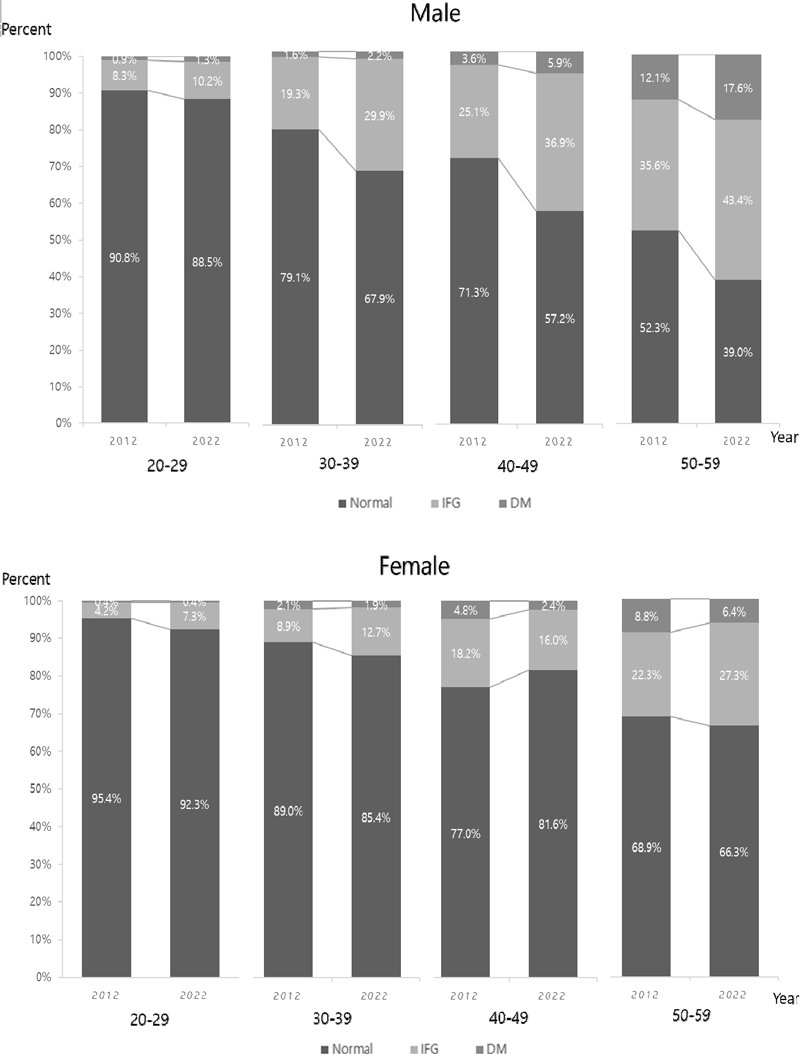
1. 2012년도와 2022년도의 20-50대 성인 남녀의 연령대별 공복혈당장애 유병률
2012년 성인 남성의 공복혈당장애와 당뇨병의 유병률은 각 22.3%와 4.5%였고, 2022년은 각 30.9%와 7.2%로 모두 증가하였으며, 이러한 증가는 통계적으로 유의하였다(χ2=41.26, p<.001). 성인 여성의 경우에는 공복혈당장애의 경우 2012년 13.9%, 2022년은 16.6%로 증가하였으나, 당뇨병 유병률은 2012년 4.2%에서 3.0%로 감소하였고, 이 같은 변화에 대한 통계적 유의성은 없었다(χ2=8.48, p=.057)(Table 2).
연령대별로 공복혈당장애 유병률을 살펴보면, 남성의 경우 2012년 조사 값과 비교하여 2022년 30대, 40대, 50대의 공복혈당장애와 당뇨병 유병률이 모두 통계적으로 유의한 수준으로 증가하였는데, 공복혈당장애는 30대의 경우 19.3%에서 29.9%로, 40대의 경우 25.1%에서 36.9%로, 50대의 경우 35.6%에서 43.4%로 증가하였다. 그중 남성 40대 그룹의 공복혈당장애 증가율이 가장 높았으며, 공복혈당장애와 당뇨병 유병률의 증가는 통계적으로 유의한 수준이었다(χ2=16.95, p<.001).
한편 여성의 경우 공복혈당장애 유병률은 2012년 조사 값과 비교하여 2022년에 20대 4.2%에서 7.3%, 30대 8.9%에서 12.7%, 50대 22.3%에서 27.3%로 증가하였으나, 모든 연령대에서 공복혈당장애와 당뇨병 유병률 변화에 대한 통계적 유의성은 없었다. 특히, 여성 40대 공복혈당장애가 2012년 18.2%에서 2022년 16.0%로 감소하였다(Table 2, Figure 1).
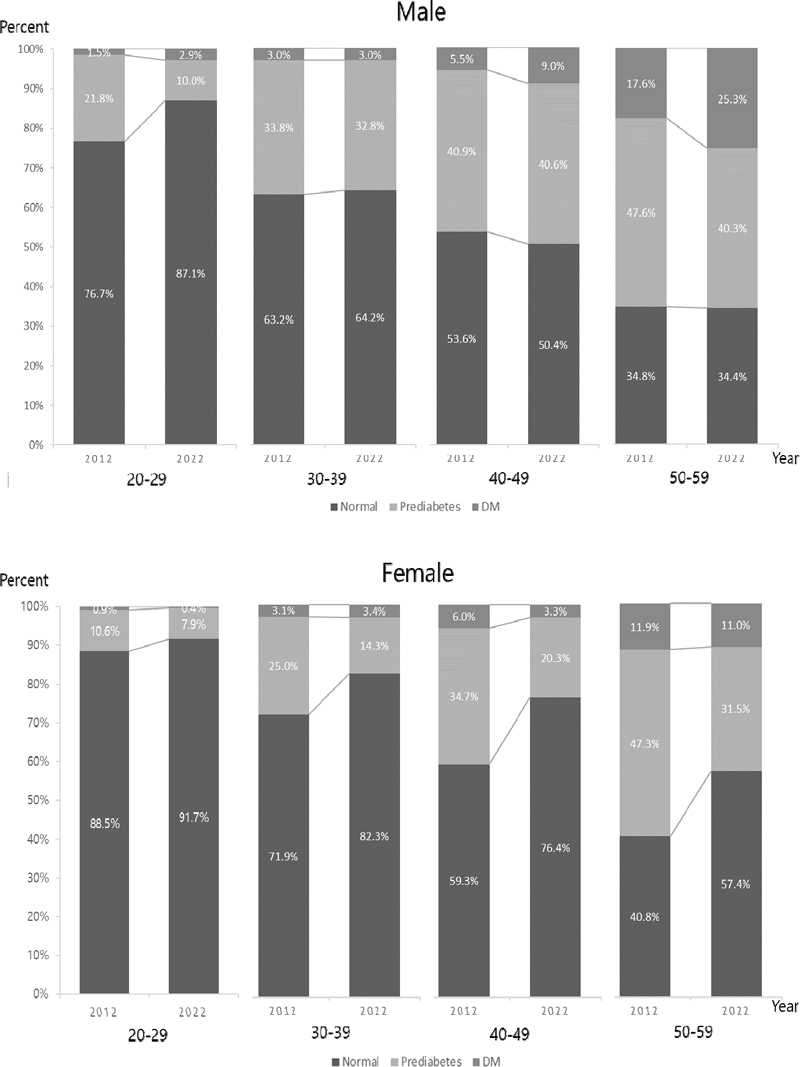
2. 2012년도와 2022년도의 20-50대 성인 남녀의 공복혈당과 당화혈색소 기준에 의한 연령대별 당뇨병전단계와 당뇨병 유병률
최근 10년간 공복혈당과 HbA1c 기준에 의한 당뇨병전단계와 당뇨병 유병률 변화를 살펴보면, 남성의 경우 2012년에는 당뇨병전단계 36.4%, 당뇨병 6.8%였고, 2022년에는 당뇨병전단계 31.7%, 당뇨병 10.6%로, 당뇨병전단계 유병률 감소와 당뇨병 유병률 증가에 대해 통계적인 유의성이 있었다(χ2=16.31, p=.003). 한편 여성의 경우에서도 2012년에는 당뇨병전단계 30.3%, 당뇨병 5.7%였고, 2022년에는 당뇨병전단계 19.6%, 당뇨병 4.9%로, 이 같은 유병률 감소는 통계적으로 유의하였다(χ2=62.01, p<.001)(Table 3).
연령대별로 2012년 조사 값과 비교하여 2022년의 당뇨병전단계와 당뇨병 유병률을 살펴보면, 남성 30대의 그룹에서 각 33.8%(2012년)에서 32.8%(2022년)로, 3.0%(2012년)에서 3.0%(2022년)로 거의 유사하였으며, 남성 40대의 그룹에서 각 40.9%(2012년)에서 40.6%(2022년)로, 5.5%(2012년)에서 9.0%(2022년)로 당뇨병 발생률이 증가하였으나, 증가율 변화에 대한 통계적 유의성은 없었다. 또한, 남성 50대 그룹의 경우 2012년과 2022년에 당뇨병전단계 유병률은 47.6% (2012년)에서 40.3%(2022년)로 감소하였고, 당뇨병 유병률은 17.6%(2012년)에서 25.3%(2022년)로 증가하였지만, 통계적 유의성은 없었다(χ2=8.26, p=.060). 남성 20대 그룹에서 2012년 조사 값과 비교하여 2022년의 당뇨병전단계 유병률이 21.8%(2012년)에서 10.0% (2022년)로 현저하게 감소하였고, 당뇨병 유병률은 1.5% (2012년)에서 2.9%(2022년)로 소폭 증가하였으며, 이러한 변화는 통계적으로 유의한 수준이었다(χ2=13.26, p=.004).
한편 여성의 경우 2012년 조사 값과 비교하여 2022년의 당뇨병전단계와 당뇨병 유병률을 살펴보면, 여성 30대 그룹에서 각 25.0%(2012년)에서 14.3%(2022년)로, 3.1%(2012년)에서 3.4%(2022년)로 당뇨병전단계가 큰 폭으로 감소하였고, 이 변화는 통계적으로 유의하였다(χ2=16.18, p=.003). 여성 40대 그룹에서도 당뇨병전단계 유병률이 34.7%(2012년)에서 20.3%(2022년)로, 당뇨병 유병률이 6.0%(2012년)에서 3.3%(2022년)로 큰 폭으로 감소하였으며, 이 변화는 통계적으로 유의하였다(χ2=35.20, p<.001). 여성 50대 그룹에서도 당뇨병전단계가 47.3%(2012년)에서 31.5%(2022년)로 큰 폭으로 감소하였으나, 당뇨병 유병률은 11.9%(2012년)에서 11.1%(2022년)로 미미하였고, 이 변화는 통계적으로 유의하였다(χ2=33.85, p<.001). 여성 20대의 그룹에서는 2012년 조사 값과 비교하여 2022년의 당뇨병전단계 유병률이 10.6%에서 7.9%로, 당뇨병은 0.9%에서 0.4%로 소폭 감소하였고, 이러한 변화에 대한 통계적 유의성은 없었다(Table 3, Figure 2).
Ⅳ. 논 의
본 연구는 10년 전과 현재의 20-50대 성인 남녀의 공복혈당장애, 당뇨병전단계 및 당뇨병 유병률 변화를 파악하여 젊은 성인의 당뇨병 진행 감소를 위한 중재 개발의 근거를 마련하고자 시행되었다.
본 연구 결과, 2022년 남성의 공복혈당장애 유병률은 30.9%(2012년 22.3%)였으며, 여성의 공복혈당장애 유병률은 16.6%(2012년 13.9%)였다. Diabetes Fact Sheet 2022에 따르면 30세 이상 성인 남녀의 공복혈당장애 비율이 2019년 29.7%였으며(KDA, 2022), 2013년 국민건강보험공단 자료를 분석한 선행연구에서는 30세 이상의 성인 남성의 공복혈당장애 유병률은 28.2%, 여성은 21.0%로(Noh, et al., 2017) 본 연구 결과에서의 유병률이 다소 낮은 편이었다. 본 연구의 대상자는 20대에서 50대로 젊은 성인을 대상으로 분석하였기 때문에 Diabetes Fact Sheet 2022 자료나 30대 이상 성인을 대상으로 진행한 연구 결과보다 다소 낮은 편임을 알 수 있다. 한편 미국에서 2005년부터 2016년까지 시행한 국민건강영양조사의 결과를 분석한 연구 결과를 살펴보면, 19-34세 성인 3,180명의 공복혈당장애 유병률이 남성은 21.5%, 여성은 10.1%로(Andes, et al., 2020), 본 연구 결과와 비교하였을 때, 한국의 20-30대 남성의 공복혈당장애 유병률(10.2-29.9%) 및 여성의 유병률(7.3-12.7%)과 유사함을 알 수 있다.
10년 전과 현재의 성별 및 연령대에 따른 공복혈당장애 유병률을 비교해 보면, 2012년 20-50대 성인 남성의 공복혈당장애는 22.3%였고, 2022년은 30.9%였으며, 여성은 2012년 공복혈당장애 비율이 13.9%, 2022년은 16.6%로, 여성은 통계적으로 유의하지 않았으나 남성은 통계적으로 유의하게 증가하였고, 여성보다 남성의 공복혈당장애 유병률이 높았다. 연령대별 공복혈당장애 유병률을 살펴보면, 남녀 모두 연령이 증가함에 따라 공복혈당장애 유병률도 증가하였다. 20-39세 성인의 공복혈당장애를 당뇨전단계군으로 보고 성별에 따라 분석한 한 선행연구 결과에서도 남성의 당뇨전단계군은 16.7%, 여성은 8.3%로 남성이 월등히 높음을 알 수 있다(Lee & Kim, 2022). 미국 19-34세에서도 남성이 21.5%, 여성이 10.1%로 남성이 2배 정도 높았다(Andes, et al., 2020). 이렇게 남성이 여성보다 공복혈당장애가 높은 이유는 남성의 높은 비만율과 잦은 음주 행동 때문이라고 보고하였다(Lee & Kim, 2022). 특히, 본 연구에서 남성 40대의 공복혈당장애와 당뇨병 유병률의 증가가 현저하였고, 남성 30대, 50대의 증가도 통계적으로 유의하였다. 반대로 여성 40대의 경우 남성과 반대로 공복혈당장애와 당뇨병 유병률 모두 소폭 감소하였다. 우리나라 성인의 고위험 음주의 경우 남성에서 2012년 21.9%에서 2022년 21.3%로, 여성의 경우 2012년 5.3%에서 2022년 7.0%로 여성에서 소폭 증가가 있었지만, 남성이 여성과 비교하면 고위험 음주율이 3배 이상 높은 것을 알 수 있다(Korea Disease Control and Prevention Agency [KDCA], 2023). 또한, 남자의 비만율이 2012년 36.1%에서 꾸준히 상승하여 2022년 47.7%로 올랐지만, 여성의 비만율은 2012년 29.7%에서 2022년 25.7%로 큰 차이가 없었다(KDCA, 2023; Ministry of Health and Welfare, 2023). 특히, 40대 남성의 비만율이 2012년 45.0%로 성인 연령 그룹 중 가장 높았고, 2021년에는 57.7%, 2022년 53.6%로 증가했지만, 40대 여성의 경우 비만율이 2012년 33.2%에서 2021년과 2022년 모두 27.2%로 감소하였다(KDCA, 2023; Ministry of Health and Welfare, 2023). 이를 통하여 남성 음주와 비만 유병률 증가가(KDCA, 2023) 공복혈당장애 유병률 증가와 관련될 수 있겠다.
본 연구 결과, 2022년 남성의 당뇨병 유병률은 10.6%, 당뇨병전단계 31.7%였으며, 여성의 당뇨병 유병률은 4.9%, 당뇨병전단계 19.6%였다. 한편 미국의 19-34세 젊은 성인을 대상으로 조사한 연구에서는 HbA1c, 공복혈당장애, 내당능장애 모두 측정하여 당뇨병전단계의 현황을 확인하였는데, 남성의 당뇨병전단계 유병률은 29.1%, 여성은 18.8%로(Andes, et al., 2020), 본 연구 결과와 비교하였을 때, 한국 20-30대 여성의 당뇨병전단계 유병률(7.9-14.3%)은 미국보다 낮았지만, 한국 20-30대 남성(10.0-32.8%)의 경우는 미국과 유사하거나 다소 낮은 편이었다. 본 연구는 내당능장애 기준은 포함하지 않고 HbA1c 값과 공복혈당 장애만 기준을 충족할 때만 당뇨병전단계로 분류하였기 때문에 Andes 등(2020)의 연구결과 값보다 당뇨병전단계 유병률이 다소 낮을 수 있다.
당뇨병전단계와 당뇨병에 대한 남녀 차이를 살펴보면, 남성의 경우 2022년에는 당뇨병전단계 31.7%, 당뇨병 10.6%였으며, 여성은 당뇨병전단계 19.6%, 당뇨병 4.9%로 여성과 비교하여 남성의 당뇨병전단계와 당뇨병 유병률이 높았다. 또한, 당뇨병과 성별 차이에 대해 내러티브 리뷰를 한 선행연구에서는 내당능장애는 남성보다 여성에서 흔하게 발견되는 반면, 공복혈당장애는 남성에게 더 자주 진단된다고 하였다(Kautzky-Willer, et al., 2023). 그러한 이유에 대하여 폐경 전 여성은 남성보다 골격근과 간에서의 인슐린 민감도가 높고, 인슐린 분비가 자극되어 공복혈당과 HbA1c 수치가 낮지만, 폐경이 되면 혈압, 저밀도 지단백 (Low Density Lipoprotein, LDL)-콜레스테롤 및 HbA1c가 체지방 분포의 변화와 함께 증가하여 내당능장애에 기여하게 된다(Kautzky-Willer, et al., 2023). 우리나라 당뇨병 유병률은 남성이 여성보다 높고, 남성은 비교적 젊은 나이(30-40대)에 당뇨병이 발생하지만, 여성은 50대 이후 갱년기에 당뇨병이 많이 발생한다(Kwon, 2023). 하지만 이는 비단 우리나라에만 국한된 것이 아니라 전 세계적으로도 유사한 양상이며, 이는 앞에서 설명한 것처럼 여성은 폐경 전까지 여성호르몬이 비만 및 대사질환에 방어적인 역할을 하기 때문이며, 남성은 여성보다 주로 복부비만과 내장지방이 우세하여 인슐린 저항성이 쉽게 발생할 수 있기 때문이라고 보았다(Kwon, 2023).
10년 전과 현재의 연령대별 당뇨병전단계와 당뇨병의 유병률을 비교해 보면, 남성의 경우 2012년에는 당뇨병전단계 36.4%, 당뇨병 6.8%였고, 2022년에는 당뇨병전단계 31.7%, 당뇨병 10.6%로, 최근 10년간 당뇨병전단계 유병률은 다소 감소했지만, 당뇨병 유병률은 증가하였다, 이러한 변화는 통계적으로 유의한 수준이었다. 여성의 경우에서는 2012년에는 당뇨병전단계 30.3%, 당뇨병 5.7%였고, 2022년에는 당뇨병전단계 19.6%, 당뇨병 4.9%로, 당뇨병전단계 비율이 많이 감소하였으며, 당뇨병도 감소하였고, 이는 통계적으로 유의한 수준이었다. 또한, 남녀 모두 연령증가에 따라 당뇨병과 당뇨병전단계 모두 증가하였다. 남성 50대 그룹의 경우 2012년과 2022년에 당뇨병전단계 유병률은 47.6%에서 40.3%로 감소하였고, 당뇨병 유병률은 17.6%에서 25.3%로 증가하였지만, 통계적 유의성은 없었다(χ2=8.26, p=.060). 남성 20대 그룹에서 2012년 조사 값과 비교하여 2022년의 당뇨병전단계 유병률이 21.8%에서 10.0%로 현저하게 감소하였고, 당뇨병 유병률은 1.5%에서 2.9%로 소폭 증가하였으며, 이러한 변화는 통계적으로 유의한 수준이었다(χ2=13.26, p=.004). 본 연구에서 연령대별 분석에서 여성의 경우 30대, 40대, 50대 모두 현저한 당뇨병전단계 유병률의 감소가 있었다. 남성 당뇨병전단계는 20-30대 사이 가장 큰 유병률 증가가, 여성의 경우 2012년에는 20-30대에서 2022년에서는 40-50대 사이 당뇨병전단계 유병률 증가가 있었다. 당뇨병은 남성 40-50대 사이 가장 큰 유병률 증가가 있었고, 여성도 40-50대 사이 가장 큰 유병률 증가가 있었다. 당뇨병은 과체중, 비만, 연령증가, 민족성 및 가족력 등과 강력하게 연관되어 있다고 보는데(Magliano, & Boyko, 2022), 당뇨병전단계도 이러한 원인으로 발생할 가능성이 크다. 당뇨병에 대한 위험요소로 연령, 결혼상태, 고혈압, 음주, 비만 등이(Kim & Kang, 2024), 당뇨병전단계의 경우에는 흡연, 낮은 강도의 신체활동과 좌식생활과 관련되었다(Ra, 2022). 20-39세 젊은 연령의 당뇨병전단계의 위험요인은 연령, 비만, 낮은 수준의 신체활동, 낮은 교육 수준이었다(Park & Hwang, 2020). 그러나 남성의 현재흡연율은 2012년 43.7%에서 2022년 30.0%로 감소하고 있으며, 걷기와 같은 낮은 강도의 신체활동은 2012년 39.4%에서 41.7%로 소폭 증가하여(KDCA, 2022; KDCA, 2023), 현재 흡연율과 걷기가 당뇨병전단계 유병률 증가에 기여하는 정도는 낮을 것으로 사료된다. 반면 남성들의 경우에는 최근 10년간 30-40대 비만율이 가장 높고, 또한 비만 유병률의 증가 폭도 가장 커서(KDCA, 2023, Lee, 2022), 이는 당뇨병전단계 감소와 당뇨병 발생 증가와 관련될 수 있다. 반면 여성의 경우에는 당뇨병전단계와 당뇨병 유병률 모두 감소하였는데, 우리나라 성인 남성의 유산소 신체활동실천율은 2014년에는 62.0%였지만, 2022년 55.4%로 감소했지만, 여성의 경우 2012년 54.7%에서 2022년 50.7%로 남성과 비교하면 소폭 감소하였다(KDCA, 2023). 또한, 10년 전과 비교하면 20-30대 여성들의 근력운동 실천률이 증가하여(KDCA, 2023), 증가한 근육으로 인슐린 감수성이 증가하여 혈당조절이 더 개선된 것으로 사료되지만, 추후 당뇨병전단계에 대하여 Andes 등(2020)의 연구처럼 공복혈당장애, 내당능장애, HbA1c를 구분한 현황파악이 요구되는 바이다.
본 연구결과를 정리하자면 10년 전과 비교하여 현재 남자는 공복혈당장애가 증가하였고, 여자는 통계적으로 차이가 없었다. 또한 당뇨병전단계는 남녀 모두 감소하였고, 당뇨병 유병률은 남자는 증가, 여자는 감소하였다. 이에 대하여 해석 시 남녀 구분해야 하며, 주의를 필요로 한다. 먼저 공복혈당장애는 증가하였는데 당뇨병전단계가 감소한 것에 대하여, 10년 전과 비교하면 현재는 HbA1c 기준에 의한 당뇨병전단계는 감소했다고 해석할 수 있다. 이와 관련하여 여성의 경우에는 앞에서 언급했던 것처럼 당뇨병 유병률이 감소한 것에 대하여, 10년 전과 비교하면 공복혈당장애는 통계적으로 차이가 없었고, 근력운동 증가(KDCA, 2023) 등으로 인해 인슐린 민감성이 증가하여 HbA1c의 수치가 낮아져 당뇨병전단계과 당뇨병 유병률 모두 낮아진 것으로 해석된다. 반면 남성은 공복혈당장애 증가, 비만율 증가(KDCA, 2023) 등으로 인해 HbA1c 수치가 당뇨병전단계 수준을 넘어 당뇨병 진단기준을 충족하게 되어 당뇨병 유병률이 증가하여 상대적으로 당뇨병전단계가 감소된 것으로 해석된다. 추후에는 미국에서 당뇨병전단계에 대해 시행한 연구처럼(Andes, et al., 2020), 당뇨병전단계의 기준을 각각 구분하여 조사함으로써 공복혈당장애, 내당능장애 및 HbA1c의 증가 유무를 명확히 파악하여 이를 감소시키도록 노력해야 한다.
한편 미국에서는 국가에서 시행하는 조사 결과 공복혈당장애(15.8%)에 비해 내당능장애 유병률(5.8%)이 낮다고 보고하였는데(Andes, et al., 2020), 한국에서는 아예 내당능장애 유병률에 대해서 현황파악이 되어 있지 않다. 한국의 Diabetes Fact Sheet 2022에서도 내당능장애 유병률이 보고되지 않았고, 국민건강영양조사에서도 내당능장애에 대한 조사는 시행하지 않는다. 국내 당뇨병 진료지침에 따르면, 내당능장애는 공복혈당장애와 비교해 많고, 심혈관질환이나 전체 사망률과도 더 높은 관련성을 보인다고 하였다(KDA, 2023). 내당능장애를 진단하는 방법이 다소 복잡하고 시간이 많이 필요하여 매년 전 국민을 대상으로 시행할 수는 없겠지만, 그래도 내당능장애 역시 당뇨병전단계에 포함되어 당뇨병으로 이환될 가능성이 크므로, 전 국민을 대표하는 표본을 추출하여 조사하여 내당능장애에 대한 정확한 현황파악이 요구되는 바이다.
더불어 2022년 남녀의 공복혈당장애 유병률(남성 30.9%, 여성 16.6%)과 당뇨병전단계 유병률(남성 31.7%, 여성 19.6%)을 살펴보면 미미하기는 하지만 HbA1c 기준을 포함한 당뇨병전단계의 유병률이 더 높음을 알 수 있다. 미국에서는 19-34세 젊은 성인들에게서 공복혈당장애와 내당능장애는 아니면서 HbA1c만 수치가 높은 당뇨병전단계인 비율이 4.6%나 된다고 보고하였다(Andes, et al., 2020). 이들 역시 당뇨병으로 이환될 가능성이 크므로 최대한 일찍 발견하여 관리해야 한다. 하지만 정부에서 시행하는 국가건강검진에는 공복혈당만 측정할 뿐 HbA1c 검사는 시행하지 않는다(Kim, et al., 2023). 젊은 성인들의 당뇨병 조기 발견을 위하여 국민건강영양조사뿐만 아니라 국가건강검진에서도 HbA1c 검사가 필요하다.
본 연구는 몇 가지 제한점을 가지고 있다. 첫째, 본 연구는 국민건강영양조사의 자료를 분석하였다. 국민건강영양조사는 다단계층화집락확률추출법으로 표본을 추출한 조사로 전 국민의 건강상태를 대표하도록 설계되었지만, 국민건강보험공단의 자료를 함께 분석한 Diabetes Fact Sheet 2022와 수치를 비교하였을 때 본 연구 결과가 당뇨병 유병률이 다소 낮았다는 점을 보아, 본 연구 결과는 전 국민의 건강상태를 과소평가할 수 있기에 해석에서 주의를 필요로 한다. 둘째, 본 연구에서는 당뇨병전단계를 국민건강영양조사에서 활용 가능한 공복혈당과 HbA1c 기준에 따라 당뇨병전단계로 진단하였다. 이는 내당능장애인 경우를 제외한 것으로, 이 또한 실제 당뇨병전단계 및 당뇨병 유병률보다 과소평가될 가능성이 큼을 시사한다. 마지막으로 본 연구에서는 비만이나 음주 등 당뇨병에 영향을 줄 수 있는 다른 변수들을 통제하지 않고 단순 유병률을 파악하였다. 추후 이러한 요인들을 통제한 뒤 유병률의 변화를 확인하는 연구가 요구된다.
이러한 제한점에도 불구하고, 본 연구는 10년 전과 현재의 20-50대의 공복혈당장애와 당뇨병전단계의 유병률을 성별, 연령대별 구분하여 통계적으로 유의한지 차이를 확인함으로써, 기존에 출판되는 자료집보다 구체적으로 현황파악을 하였다는데 의의가 있다. 본 연구 결과는 간호학적으로 당뇨병 예방에 있어 면밀하게 관리해야 하는 성별 및 연령대를 파악할 수 있게 하였다. 더불어 본 연구 결과는 정책적으로 당뇨병 이환을 감소시키기 위해, 즉 당뇨병전단계 선별에 있어 사각지대를 줄이기 위해 현재 국가건강검진에서 시행하는 공복혈당 외 HbA1c 검사를 시행해야 하는 당위성을 제안한다. 또한, 당뇨병전단계에 대한 보다 정확한 현황파악을 위해 국가적으로 내당능장애에 대한 조사가 시급함을 알 수 있다.
Ⅴ. 결 론
본 연구 결과, 10년 전과 비교하여 공복혈당장애 유병률이 남녀 모두 증가하여, 20-50대 젊은 성인은 공복혈당장애가 당뇨병으로 이환되지 않도록 젊었을 때부터 관리가 필요함을 알 수 있다. 또한, 공복혈당장애 유병률은 연령이 증가함에 따라 증가하였고, 남성이 여성보다 2배 정도 유병률이 높아, 연령이 증가할수록 당뇨병뿐만 아니라 공복혈당장애에 이환되지 않도록 주의하며, 특히 남성들의 공복혈당장애에 대한 건강관리가 우선시되어야 함 알 수 있다.
HbA1c와 공복혈당에 따른 당뇨병전단계와 당뇨병 유병률을 살펴보면, 최근 10년 동안 여성은 모두 감소하였으나, 남성은 당뇨병전단계는 다소 감소했지만 당뇨병은 증가하여, 남성들의 당뇨병 관리가 시급함을 알 수 있다. 당뇨병전단계와 당뇨병 유병률 또한 연령이 증가함에 따라 증가하였고, 당뇨병전단계와 당뇨병 유병률 모두 여성보다는 남성이 높았다. 따라서 20-50대인 경우에는 여성들보다는 남성들의 당뇨병전단계와 당뇨병에 대한 건강관리가 우선시되어야 한다.
Acknowledgments
이 논문은 국립부경대학교 자율창의학술연구비(2024)에 의하여 연구되었음.
References
-
Andes, L. J., Cheng, Y. J., Rolka, D. B., Gregg, E. W., & Imperatore, G. (2020). Prevalence of prediabetes among adolescents and young adults in the United States, 2005-2016. JAMA pediatrics, 174(2), e194498.
[https://doi.org/10.1001/jamapediatrics.2019.4498]
-
Kautzky-Willer, A., Leutner, M., & Harreiter, J. (2023). Sex differences in type 2 diabetes. Diabetologia, 66, 986-1002.
[https://doi.org/10.1007/s00125-023-05891-x]
-
Kim, H. S., & Kang, M. J. (2024). Factors influencing onset type 2 diabetes and prediabetes in adults: The 8th Korea national health and nutrition examination survey (2019-2021). Journal of The Korean Society of Integrative Medicine, 12(2), 89-100.
[https://doi.org/10.15268/ksim.2024.12.2.089]
-
Kim, J. H., Kim, D. J., Kim, J., Park, S., Lee, K., Kang, J. G., Ku, E. J., Kwon, S. K., Kim, W. J., Lyu, Y. S., Son, J. W., Eom, Y. S., Lee, K. A., Lee, J., Lee, J. M., Lee, J. H., Jung, J. H., Cho, H., Ju, D. L., ... Kim, C. H. (2023). Position statement on the appropriateness and significance of adding the glycated hemoglobin test to the national health examination. The Journal of Korean Diabetes, 24(4), 178-189.
[https://doi.org/10.4093/jkd.2023.24.4.178]
- Korea Diabetes Association (KDA) (2022). Diabetes fact sheet in Korea 2022 [Fact Sheet]. Korean Diabetes Association. https://www.diabetes.or.kr/bbs/?code=fact_sheet
- Korea Diabetes Association (KDA) (2023). 2023 Clinical practice guidelines for diabetes 8th. Korea Diabetes Asoociation. https://www.diabetes.or.kr/bbs/?code=guide&category=2023
- Korea Disease Control and Prevention Agency (KDCA) (2023). Korea Health Statistics 2022: Korea National Health and Nutrition Examination Survey (KNHANES Ⅸ-1). Korea Disease Control and Prevention Agency. https://knhanes.kdca.go.kr/knhanes/sub04/sub04_04_01.do
-
Kwon, H. S. (2023). Prevalence and treatment status of diabetes mellitus in Korea. Journal of the Korean Medical Association, 66(7), 404-407.
[https://doi.org/10.5124/jkma.2023.66.7.404]
-
Lee, S. J., Kim, K. Y., Kim, M. G., Nam, H. M., & Bae, S. G. (2017). Factors associated with impaired fasting glucose by obesity status of non-diabetic adults. Journal of the Korea Academia-Industrial cooperation Society, 18(6), 180-186.
[https://doi.org/10.5762/KAIS.2017.18.6.180]
-
Lee, S. Y. (2022). Epidemiological characteristics of diabetes mellitus in Korea. Journal of the Korean Medical Association, 65(10), 640-648.
[https://doi.org/10.5124/jkma.2022.65.10.640]
-
Lee, Y. J., & Kim, J. H. (2022). A study analyzing the relationship among impaired fasting glucose (IFG), obesity index, physical activity, and beverage and alcohol consumption frequency in 20s and 30s: The Korea national health and nutrition examination survey (KNHANES) 2013–2015. The Korean Journal of Community Living Science, 33(1), 19-38.
[https://doi.org/10.7856/kjcls.2022.33.1.19]
- Magliano, D. J., & Boyko, E. J. (2022). IDF diabetes atlas 2021, International Diabetes Federation: Brussels, Belgium, https://diabetesatlas.org/atlas/tenth-edition/, .
- Ministry of Health and Welfare. (2023). Health and welfare statistical yearbook 2023 [Fact sheet] (No. 11-1352000-000137-10). Ministry of Health and Welfare. https://www.mohw.go.kr/board.es?mid=a10411010100&bid=0019&act=view&list_no=1479414&tag=&nPage=1
-
Noh, J., Han, K. D., Ko, S. H., Ko, K. S., & Park, C. Y. (2017). Trends in the pervasiveness of type 2 diabetes, impaired fasting glucose and co-morbidities during an 8-year-follow-up of nationwide Korean population. Scientific reports, 7.
[https://doi.org/10.1038/srep46656]
-
Park, K. S., & Hwang, S. Y. (2020). Lifestyle-related predictors affecting prediabetes and diabetes in 20-30-year-old young Korean adults. Epidemiol Health, 42.
[https://doi.org/10.4178/epih.e2020014]
-
Ra, J. S. (2022). Sex differences in factors associated with prediabetes in Korean adults. Osong Public Health and Research Perspectives, 13(2), 142-152.
[https://doi.org/10.24171/j.phrp.2022.0053]
-
Richter, B., Hemmingsen, B., Metzendorf, M. I., & Takwoingi, Y. (2018). Development of type 2 diabetes mellitus in people with intermediate hyperglycaemia. Cochrane Database of Systematic Reviews, (10).
[https://doi.org/10.1002/14651858.CD012661.pub2]
-
Tabák, A. G., Herder, C., Rathmann, W., Brunner, E. J., & Kivimäki, M. (2012). Prediabetes: a high-risk state for developing diabetes. Lancet, 379(9833), 2279-2290.
[https://doi.org/10.1016/S0140-6736(12)60283-9]